こんにちは。
循環器ナース歴9年のどんどんです。
このブログは、
- モニター心電図に自信が持てない看護師さん
- 心電図の勉強がなかなか続かなかった看護師さん
- 現場で役立つ心電図を学びたい看護師さん
のためのブログです。
今回は、心室期外収縮の基本から見分け方を、
できるだけやさしくまとめています。
まずは、見分けるための
大事なポイントを2つだけ、
サクッと確認していきましょう。
気になったところがあれば、
無理のないペースで
その後の項目も見てみてくださいね。
目次
心室期外収縮(PVC)を見つけるポイントはこの2つ
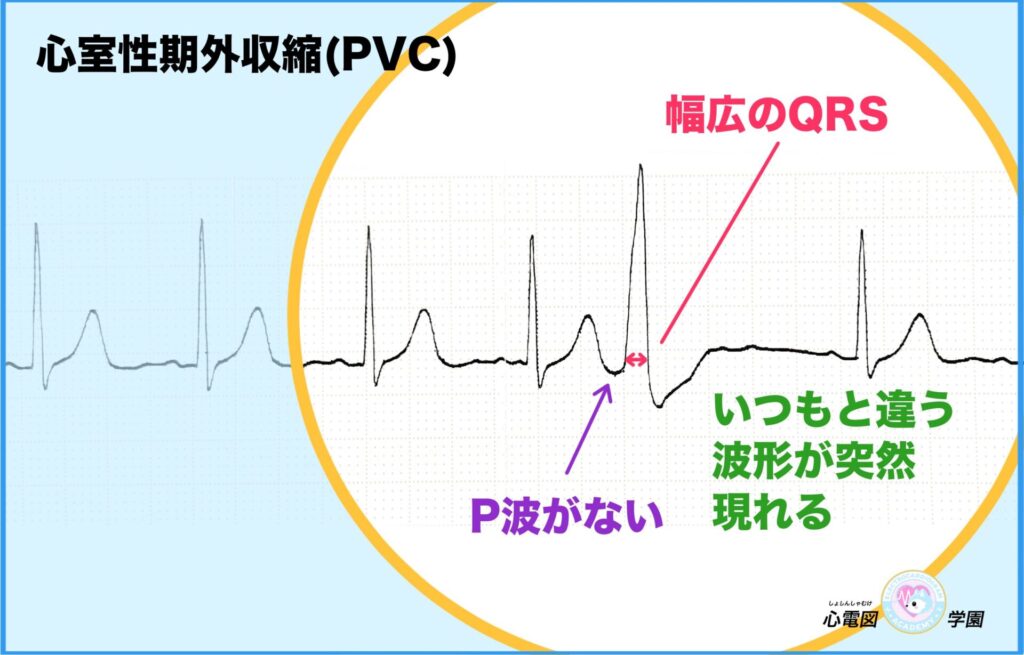
心室期外収縮(PVC)は、
心臓の司令塔である洞結節からの指示で動くのではなく、
心室が勝手に動いてしまい、
正常なリズムを乱す不整脈です。
心室期外収縮を見分けるときは、
まずはこの2つをチェックしてみましょう!
① 幅の広いQRS波が突然現れる!
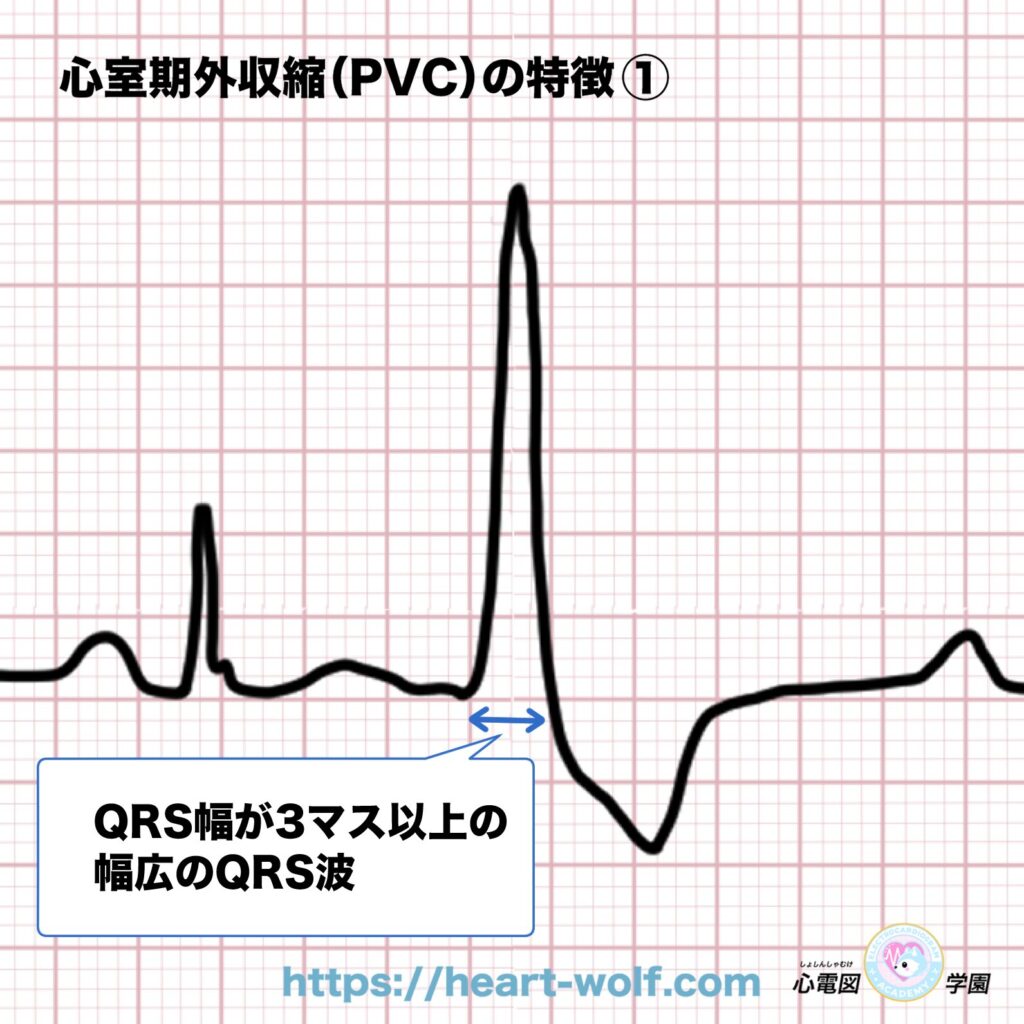
心室期外収縮(PVC)のいちばん分かりやすい特徴はこれです👇
- 幅の広いQRS波が、いきなり出る
- QRS幅は3マス(0.12秒)以上
- ただし
👉 毎回マス目を数えなくてもOK!
👉 周りのQRSと比べて明らかに「太い・大きい」ので、見分けはつきやすいです。 - 予定外に割り込んでくるため
👉 RR間隔が不規則になります
② P波が見られない
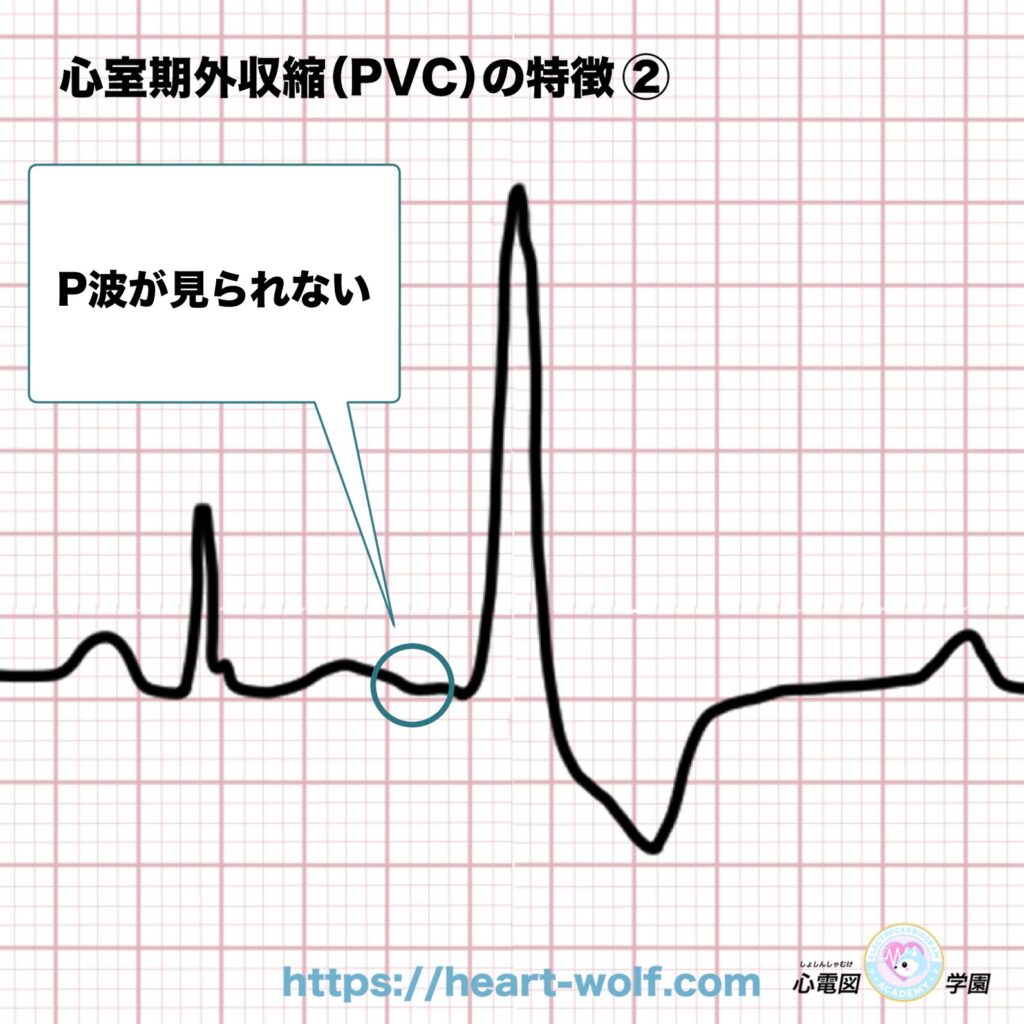
心室期外収縮(PVC)は、
心臓の司令塔である洞結節の指示で動いていない不整脈です。
そのため👇
- QRS波の前にP波が出てこない
- 洞調律の流れとは関係なく、
👉 突然QRS波だけが現れる - 特に
👉 「突然・太いQRS + P波がない」
この組み合わせは、PVCの可能性が高いです。
まずはこの2つが分かればOKです!
そして、この心室期外収縮(PVC)、
現場で見る不整脈の中でも「3番目に多い」波形なんです。
だからこそ、
モニターを見たときに
「あ、これPVCだな」とすぐ気づけて
- 危険な不整脈なのか
- 経過観察でいいのか
を判断できるようになると、
日々のモニター管理がぐっと楽になって、
現場で本当に役に立ちます。

よく見る波形だからこそ、
“気づける”だけで大きな強みになるよ
心室期外収縮(PVC)ってどういう状態?
心室期外収縮(PVC)は、
心室に血液が十分にたまる前に、
フライングで収縮してしまう不整脈です。
本来の心拍の流れは、
- 洞結節から電気の指示が出る
- 心房が動く
- 心室に血液がしっかりたまる
- 心室が収縮して血液を全身に送る
という順番になっています。
ところが心室期外収縮では、
👉 心室に血液が十分にたまる前に、勝手に収縮してしまいます。

血液が溜まる前に収縮するとどうなるの?
心室期外収縮の拍動は、
- 心臓は「動いている」
- でも 血液はほとんど送り出せてない
という状態になります。
これはいわば、
空振りの収縮(=空撃ち)です。

空撃ちが続くと何が問題なの?
この空撃ちが混ざると、循環はとても効率の悪い状態になります。
- 心臓は動いているのに
👉 体には十分な血液が届かない - その結果
👉 めまい・ふらつき・動悸などの症状が出やすくなる - さらに
👉 心臓は「足りない分を補おう」として、より頑張る必要があり
👉 心臓への負担が増える
という悪循環が起こります。

つまり、せっかく動いても、血液がちゃんと送り出せていないんです。
心室期外収縮(PVC)を見つけたらどうする?
◆ 単発なら様子見でOK
1回だけなら問題ないです!
健康な人でも出ることがあります。
◆ 以下のようなときは注意!
- 1分間に5回以上出ている
- 2連発(2個連続)で出ている
これらの場合は、心室頻拍(VT)へ移行するリスクがあるため、注意が必要です。
心室期外収縮(PVC)を見つけたときは、“出方”をチェックしましょう!

頻発していると、心室頻拍に進む可能性もあるので慎重に見ていきましょう。
心室期外収縮(PVC)散発時の判断ポイント! ノルアドレナリン・ドブポン使用中の注意点

重度の心不全や心臓手術後によく使われる
ノルアドレナリン(昇圧剤)、ドブポン(強心薬)。
これらの点滴を使用している患者さんで、
心室期外収縮(PVC)がポツポツ出始めたら、注意が必要です。

なぜ注意が必要なの?
ノルアドレナリンやドブポンは、
- 心拍数を上げる
- 心臓の収縮力を強くする
ことで、血圧を保ったり、
全身の循環を支える薬です。
つまり、
👉 心臓が弱っている状態でも、無理やり心臓を動かす薬
とも言えます。

その結果、
- 心臓への負担が大きくなる
- 心筋が電気的に不安定になる
という状態になりやすく、
心室期外収縮が出やすくなるのです。

PVC散発=様子見でいい?
いいえ、
強心薬・昇圧剤使用中の心室期外収縮(PVC)散発は要注意です。
心室期外収縮(PVC)が散発し始めると、
👉 心室頻拍(VT)に移行するリスクが高くなる
ことが知られています。
実際に現場で働いていても、
ノルアドレナリンやドブポン使用中に
心室期外収縮(PVC)が増え始め、そのまま心室頻拍(VT)に移行するケースを
何度も経験してきました。

どう対応すればいいの?
このような状況では、
👉早めに医師へ報告することがとても大切です。
医師側も、
- この状態で強心薬・昇圧剤を続けるのは危険
- 心臓への負担が強すぎる
と判断することが多く、
- 点滴量の調整
- 薬剤の変更(点滴・内服)
- 電解質補正など
患者さんの状態を見て、対応を検討します。

ノルアドやドブポン使用中の心室期外収縮(PVC)は、
心臓からの“しんどいサイン”。早めに報告しよう。
心室期外収縮(PVC)と心房期外収縮(PAC)の違いは?
どちらも予定外のタイミングで出てくる「期外収縮」ですが、
“どこから出たか”と“波形の見た目”に違いがあります!
PACとPVCの波形比較
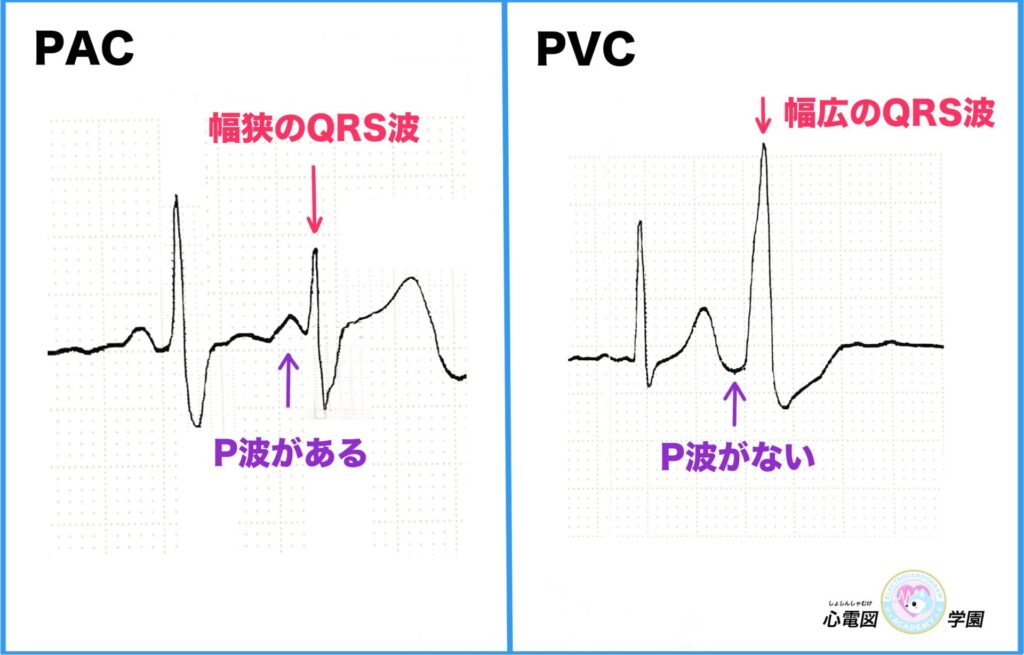
特徴の比較表


PACは、心房がちょっとフライングしちゃっただけ。
PVCは、心房を無視して心室が勝手に動いたイメージですね。
PVCの形はいろいろある?〜多源性心室期外収縮について〜
心室期外収縮(PVC)は、
上向きの波形で出ることが多い不整脈です。
ですが、モニターを見ていると……
- 下向きのPVC
- 形が少しずつ違うPVC
といった波形を見ることもあります。
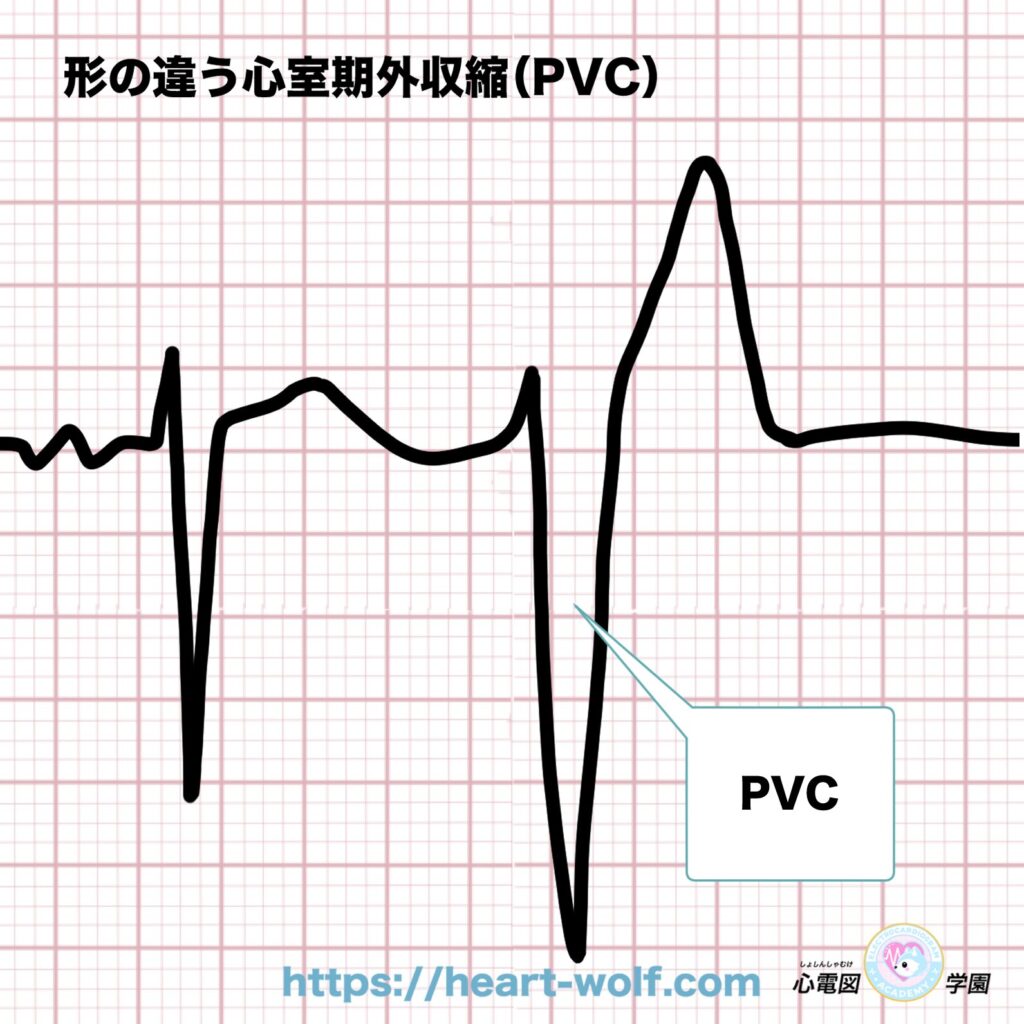
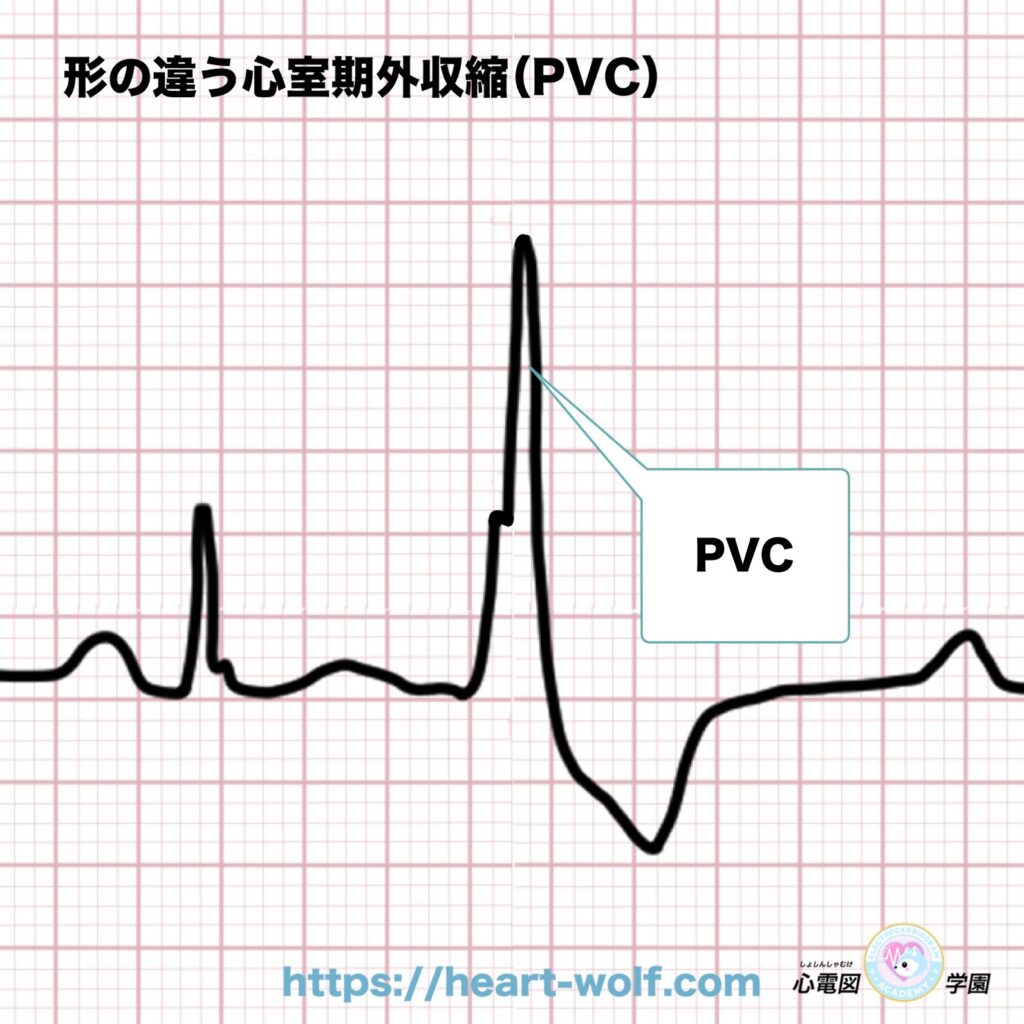
こうした波形を見ると、

これって何のでは波形だろう?
と疑問に思う人も多いと思います。
結論から言うと、
PVCはそもそも形が1種類ではありません。
👉 実は、いろいろな形の心室期外収縮(PVC)が存在します。
ここで大事な前提です。
心室期外収縮(PVC)は、洞結節からの指示とは関係なく、心室が勝手に収縮してしまう状態
です。
洞結節の指示で動く場合
- いつも同じ場所が反応する
- 電気の流れが一定
- 👉 波形の形も毎回ほぼ同じ
PVCの場合
- 洞結節とは別の場所から動き出す
- そのときどきで反応する場所が違う
- 👉 波形の形が変わってくる
つまり、
心室期外収縮(PVC)は、心室のどの場所から勝手に動き出したかで、波形の形が変わるんです。

だから、上向きだったり下向きだったり、形が違って見えるんだね!
発生する場所で心室期外収縮(PVC)の形は変わる!
では、
具体的にどこから動き出すと、どんな違いが出るのでしょうか?
ここからは、
「発生する場所によって、PVCの形がどう変わるのか」
をもう少し詳しく見ていきましょう!
心室は広い構造をしているため、
どこから勝手に動き出したかによって、PVCの形は変わります。
たとえば、
- 右室側から出たPVC
- 左室側から出たPVC
- 心室の上の方から出たPVC
- 心室の下の方から出たPVC
この違いによって、
- 上向きになったり
- 下向きになったり
- 幅や形が少し違って見えたり
するのです。
同じ人に形の違うPVCがある場合
同じ患者さんの心電図で、
- Aの形のPVC
- Bの形のPVC
のように、2種類以上の形のPVCが見られることがあります。
これは難しい言葉で
多源性心室期外収縮
と呼ばれます。
でも意味はとてもシンプルです。
👉 「いろいろな場所からPVCが出ている」
それだけのことなんです。
心室期外収縮とLown分類|現場で本当に見るポイント!
心室期外収縮の重症度を見る目安として、
Lown分類 が使われることがあります。
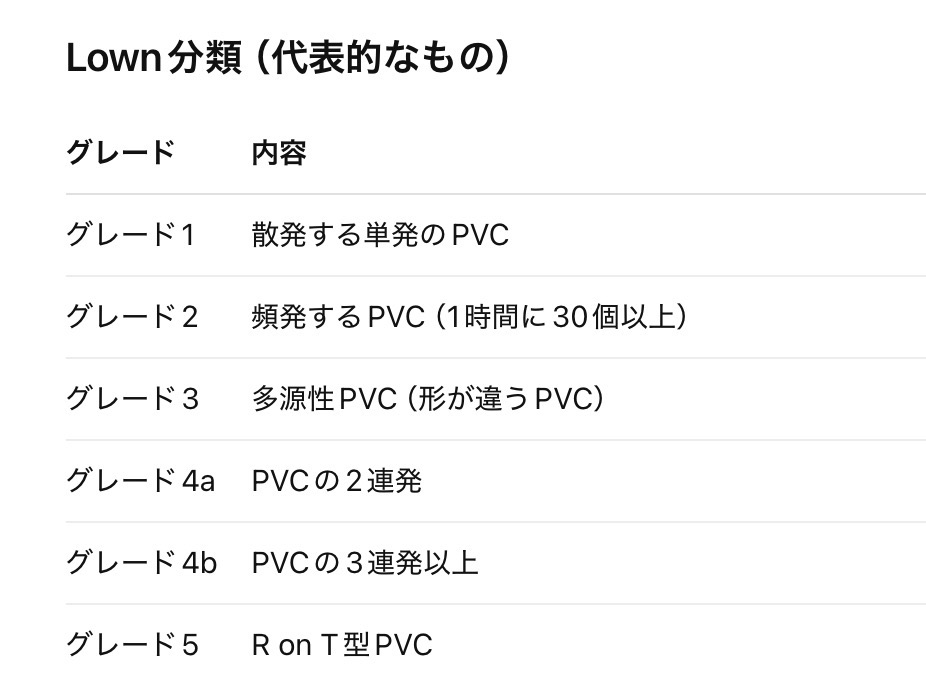
Lown分類では、
- 2種類以上の形の心室期外収縮
→ グレード3
に該当します。
参考書によっては、
- 「医師に報告!!」
と書かれていることもありますね。

えっ!!
なんだか一気に危なそう……?
でも、現場ではどうだったか?
実際の臨床では、
- 「形がいろいろある」
という理由だけで、
すぐに問題視しないことも多いと思います。
少なくとも、
👉 形が違うだけ=即危険
ではありません。

教科書の分類と、
現場での見方は少し違うこともあるんだよ。
本当に注意したいのは「頻度」
経験上、注意したいのは
心室期外収縮(PVC)の“形”よりも
回数が増えてくることの方が注意が必要です
- 形の違う心室期外収縮が増えてくる
- 心室期外収縮の頻度が増える
- 2連発、3〜5連発が出てくる
- 短い心室頻拍(VT)が増える
という流れを感じることがあります。
⚠ さらに進むと…
この状態が進むと、
30秒以上の止まらない心室頻拍(VT)
に移行する可能性も高くなります。
現場感覚で見たPVCの危険度
そこで私が現場で意識していたのが、
次のようなイメージです。
※あくまで臨床経験に基づく目安です。

このように段階的に進むことが多いですが、
- どの段階でもVTは起こり得る
- 必ずしも「単発 → 連発 → VT」と進むわけではない
という点はとても重要です。
ただし、
✔ PVCが単発
✔ 頻度も少ない
この状態からいきなりVTに移行することは、
臨床上はかなり少ない印象でした。
※R on Tについては、次の記事で詳しく解説します。
波形と一緒に「対応」も確認しよう
心室期外収縮が多彩化・頻発してきたら、
心室頻拍(VT)に進む可能性も考え、
次にどう対応するかを意識しましょう。
起こりうる急変対応
- 除細動(電気ショック)
- 心臓マッサージ
といった対応が、
必要になる可能性もあります。
あわせて確認しておきたいこと
- 患者さんが急変対応を望んでいるか
- DNR(蘇生を希望しない)なのか
といった点は、
いざという時に迷わないためにも、事前に確認しておくことが大切です。

心電図は“読むこと”がゴールじゃない。
その先の対応まで考えられてこそ、意味があるんだよ。
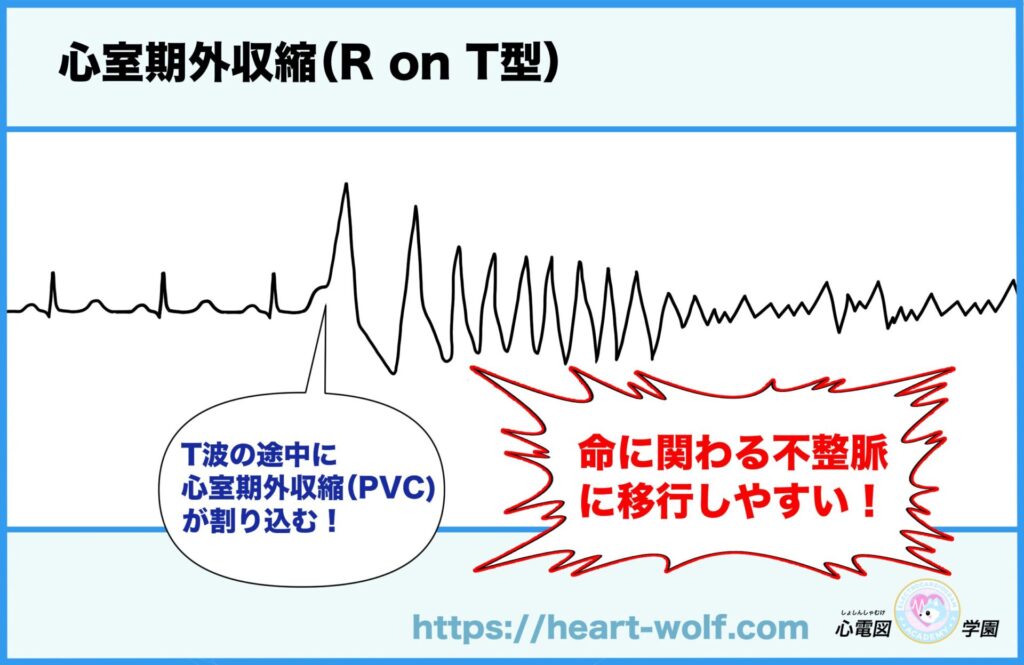
心室期外収縮の中で“特に危ない”R on T型とは?
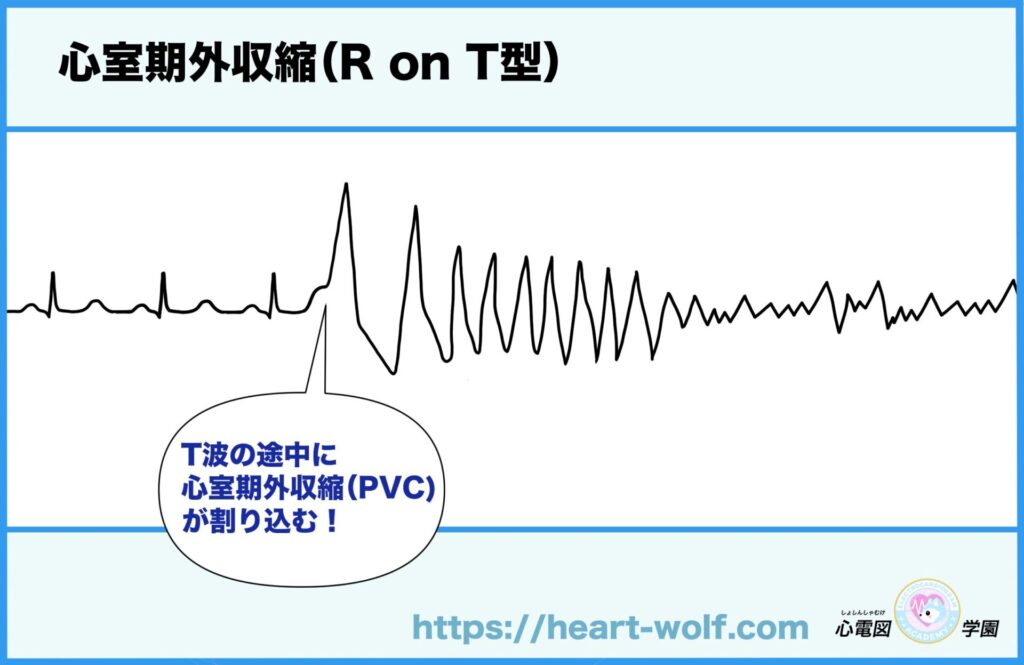
心室期外収縮(PVC)は、
- ✔ 単発
- ✔ 2連発
- ✔ 形の違うPVCが混じっている
といった場合でも、頻度が少なければ経過観察で問題ないことが多い不整脈です。
ですが、心電図を勉強していると、必ずと言っていいほど出てくるのが――
「注意すべき心室期外収縮として、R on T型の心室期外収縮がある」という言葉。
結論から言うと、
👉 R on T型の心室期外収縮は、非常に危険な不整脈です。
なぜなら――
高確率で心室細動(VF)に移行するからです。
R on T型って、どういう状態?
R on T型とは、
👉 T波の途中(心室が次の拍動に向けて“準備中〈回復中〉”のタイミング)に、PVCのR波が重なってしまう状態
のことを指します。
本来、T波の時期は
心室が次の拍動に向けてエネルギーを整えている
「準備中(回復中)」の時間です。
そこに強い刺激(PVC)が入ると、
- 電気の流れが一気に乱れ
- 興奮がコントロールできなくなり
- 心室細動へ移行
してしまいます。

T波のときは、心室が次の拍動の準備中なんだ。
そこに刺激が来ると、びっくりして暴走しちゃうよ
R on T型の心室期外収縮が危険と言われる理由
R on T型の心室期外収縮が危険と言われる理由は、主にこの2つです。
- 心室細動に移行しやすく、心停止につながる可能性が高い
- 一度起こると、繰り返すことがある
一度R on T型PVCから心室細動を起こした患者さんでは、
その後も同じような不整脈を繰り返すことがあります。

一度起こると、また起こる可能性があるんだね……
R on T型の心室期外収縮が出たら、対応はどうするの?
このような患者さんでは、次のような対応が取られます。
👉 いつでも除細動できる準備が必要
また、薬物治療だけではコントロールが難しいことも多いため、
👉 ICD(植込み型除細動器)を体内に入れ、
心室細動が起こった瞬間に
自動で除細動を行うという治療が選択されることもあります。
R on T型は一般病棟ではあまり見ない?
このような状態の患者さんは、
- ICU(集中治療室)
- 循環器病棟
- 救急病棟
に入院していることがほとんどです。
そのため、
一般病棟で働いていると実際に遭遇する機会は少ないかもしれません。
ですが――
「R on T型のPVCはとても危険」
という知識を
頭の片隅に入れておくだけでも十分です。
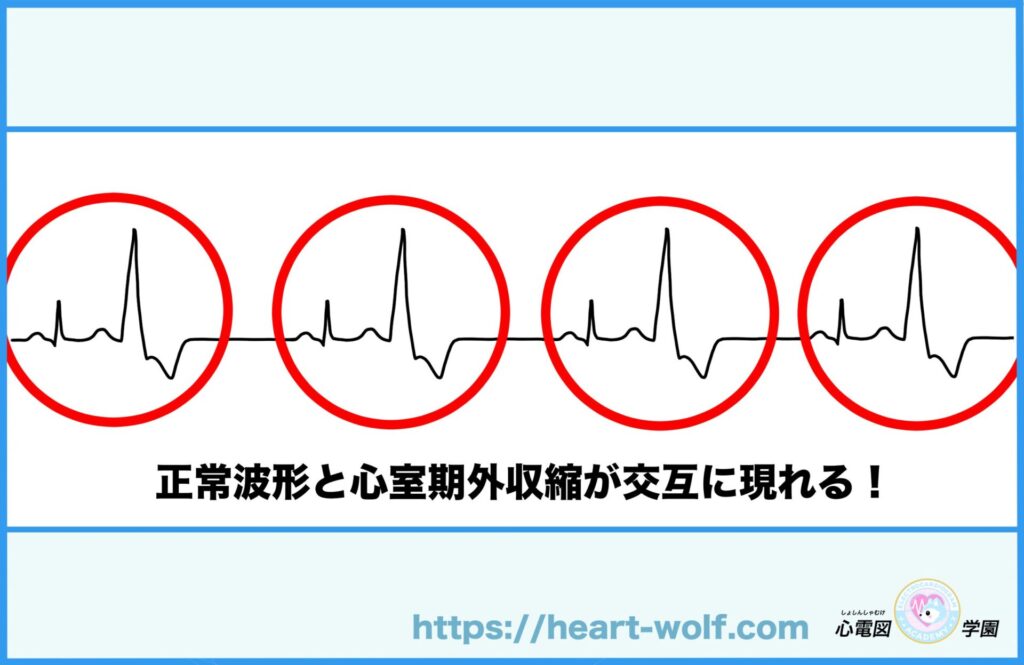
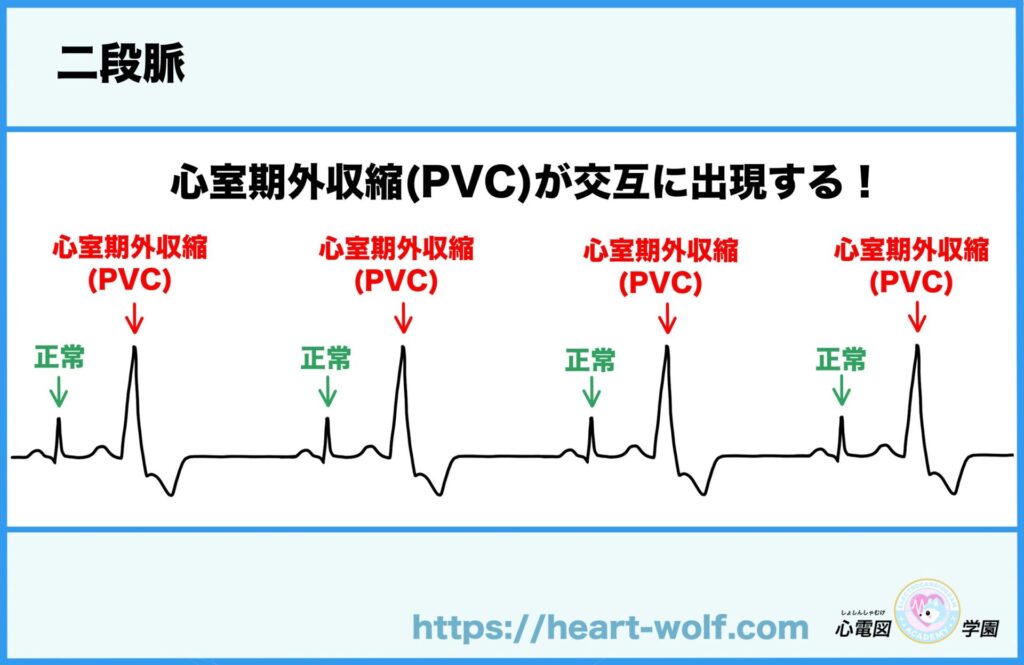
心室期外収縮による二段脈とは?
モニターを見ていると、
- 洞調律の波形のあとに
- 心室性期外収縮(PVC)が出て
- それが 交互に繰り返されている
そんな波形を見かけること、ありませんか?

これって何の波形?
大丈夫なの?
と感じる方も多いと思います。
このように、
洞調律と心室性期外収縮が規則正しく交互に続く波形を
👉 二段脈(にだんみゃく) といいます。
二段脈は報告したほうがいい?
結論から言うと、
👉 動悸などの症状がなければ、経過観察で大丈夫な波形です。
二段脈は、
- 心拍は保たれている
- 血圧が安定している
- 患者さんに自覚症状がない
このような場合、
すぐに対応が必要になることは少ない不整脈です。
現場で注意したいポイント
二段脈でよくあるのが、
モニターが「頻脈」と誤認してアラームが鳴るケースです。
これは、
- 洞調律の波形
- 心室性期外収縮(PVC)の波形
この 2つをどちらも1拍としてカウントしてしまう
👉 ダブルカウント という状態が原因です。
誤った頻脈アラームが鳴り続けると……

「本当に大事なアラームに気づきにくくなる」
という問題につながります。
モニターによっては、
波形を「誤カウント」として学習する機能
が用意されていることもあるので、
対処法を知っておくことが大切です。
ちなみに、
私の病棟で使っていたモニターにも学習機能がありましたが……
正直、何度も学習させないとうまくいかないことも多かったです(笑)

今日のところはここまで。おつかれさまでした!
完璧じゃなくて大丈夫。
“なんとなく気づける”感覚を大切に、少しずつ波形に慣れていきましょう!
























